Deze folder geeft u informatie over het gebruik van SSRI-medicijnen door de moeder tijdens de zwangerschap en de borstvoedingsperiode. De gevolgen voor de baby en een behandelplan komen hierbij aan de orde.
Achtergrond
Van uw behandelend arts of psychiater kreeg u een SSRI voorgeschreven. SSRI staat voor Selective Serontonin Reuptake Inhibitor, in het Nederlands: selectieve serotonine heropname remmer. Deze groep medicijnen gebruikt men bij de behandeling van o.a. depressies, paniekaanvallen, sociale angststoornissen, diverse soorten fobieën, dwangstoornissen en
posttraumatische stress-stoornis.
Gevolgen van SSRI-gebruik
Wanneer u tijdens de zwangerschap een SSRI gebruikt, komt het medicijn via de moederkoek door de navelstreng ook in de baby terecht. Dit kan drie belangrijke gevolgen hebben.
Gewenning aan de medicijnen
Een baby raakt gewend aan deze medicijnen. Na de geboorte krijgt de baby plotseling geen medicijnen meer binnen of maar een heel kleine hoeveelheid via de borstvoeding. Dit kan verschijnselen veroorzaken die men neonatale onttrekkingsverschijnselen noemt. Eén op de drie kinderen krijgt hier last van. Vooral als de moeder in de tweede helft van de zwangerschap SSRI-medicatie gebruikt. Bij gebruik van hogere doseringen SSRI’s is de kans op deze onttrekkingsverschijnselen groter. Ook als de baby te vroeg geboren is, is de kans hierop groter. De verschijnselen treden meestal op binnen 1 tot 2 dagen na de bevalling en duren 1 tot 2 weken. Meestal verdwijnen de verschijnselen spontaan en is er geen verdere behandeling nodig. De pasgeborene houdt er, voor zover bekend, geen gevolgen aan over.
De neonatale onttrekkingsverschijnselen die kunnen optreden zijn:
- Voedingsproblemen, waaronder minder goed drinken
- Spugen
- Hoog en vaker huilen
- Prikkelbaarheid / irritatie
- Trillerig zijn
- Verhoogde spierspanning
- Slaapproblemen
- Weinig bewegen en weinig reactief zijn
- Ondertemperatuur of verhoging
- Kreunende ademhaling / snelle onregelmatige ademhaling
- Minder plassen
Ademhalingsproblemen
De pasgeborene kan last hebben van ademhalingsproblemen. De kans hierop is erg klein, namelijk minder dan 1%. Als het ontstaat, is dit meteen na de geboorte en is behandeling ook direct noodzakelijk. Het advies is dan ook om in een ziekenhuis te bevallen waar wij uw kindje de eerste 12 uur na de geboorte observeren.
Aangeboren afwijkingen
De bekendste aangeboren afwijking bij het gebruik van SSRI is een opening in het schot tussen de twee harthelften. Dit gebeurt bij 1 tot 1,5% van alle kinderen. Dit is 3 tot 5 keer vaker dan bij een moeder die geen SSRI gebruikt. Meestal is er geen behandeling nodig en vaak groeit het gaatje op latere leeftijd alsnog dicht. Als er wel behandeling nodig is, slaagt die doorgaans goed. Of ook andere aangeboren afwijkingen vaker voorkomen bij gebruik van SSRI’s, is nog niet duidelijk in wetenschappelijk onderzoek naar voren gekomen. Op de 20-weken echo zijn de meeste ernstige aangeboren afwijkingen goed vast te stellen.
De bevalling
Vanwege de kleine kans op ademhalingsproblemen bij de baby adviseren we om in het ziekenhuis te bevallen. Dit kan met uw eigen verloskundige, de klinisch verloskundige of gynaecoloog. De begeleiding van de bevalling verloopt verder net als bij iedere andere zwangere.
Het kraambed
Na de bevalling hoeft u in principe niet lang in het ziekenhuis te blijven. Om zeker te weten dat de ademhaling goed gaat, observeren wij uw baby minimaal 12 uur in het ziekenhuis. Onttrekkingsverschijnselen zijn over het algemeen niet ernstig en verdwijnen meestal na enkele dagen. Daarvoor hoeft uw baby meestal niet in het ziekenhuis te blijven. Wel is het belangrijk dat u uw baby thuis goed in de gaten houdt, samen met een daarvoor opgeleide kraamverzorgende. U observeert de baby op klachten die kunnen duiden op onttrekkingsverschijnselen. U kunt zo nodig contact opnemen met de verloskundige of huisarts die u begeleidt. Overigens kunnen er wel andere redenen zijn waarom u in het ziekenhuis moet blijven, die niets met de SSRI-medicatie hebben te maken.
Borstvoeding
Borstvoeding geven is meestal mogelijk. Wij raden u aan dit van te voren met uw behandelaar of verloskundige te bespreken. Zij nemen dan de voordelen en risico’s met u door.
Doorgaan met de medicatie
Het is verstandig om na de bevalling door te gaan met de medicatie zoals u die voor de zwangerschap gebruikte. De behandelend psychiater of huisarts bespreekt dit van tevoren met u en neemt dit in het behandelplan op. De bevalling en het kraambed zorgen voor veel veranderingen in uw persoonlijke omstandigheden. Het doorgaan met de medicatie is dan ook extra belangrijk in de periode na de bevalling, in combinatie met algemene leefregels zoals rust en regelmaat.
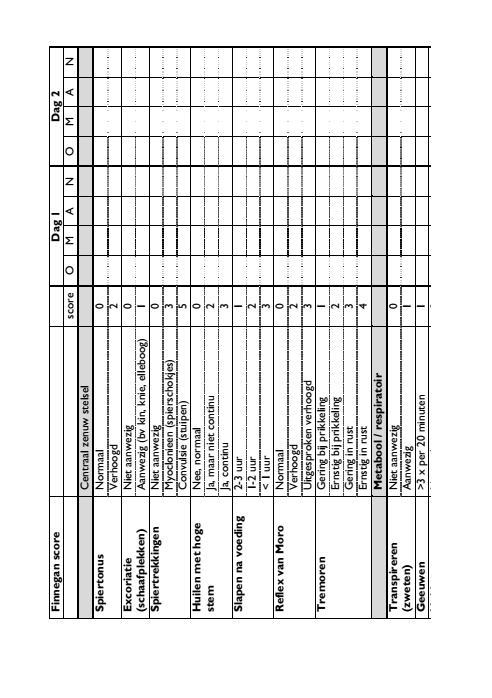
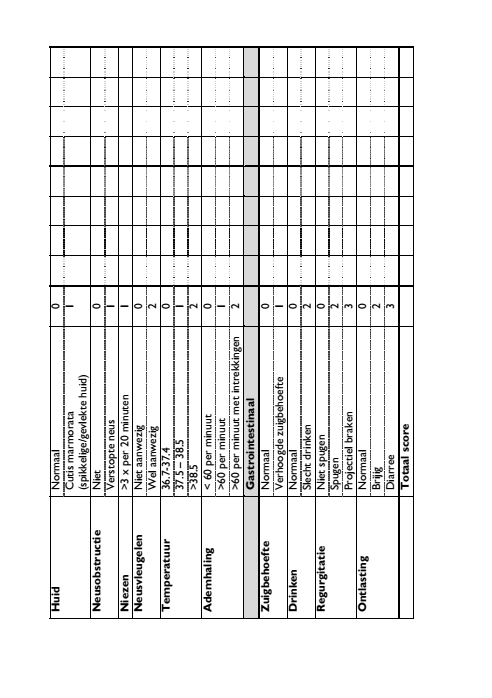
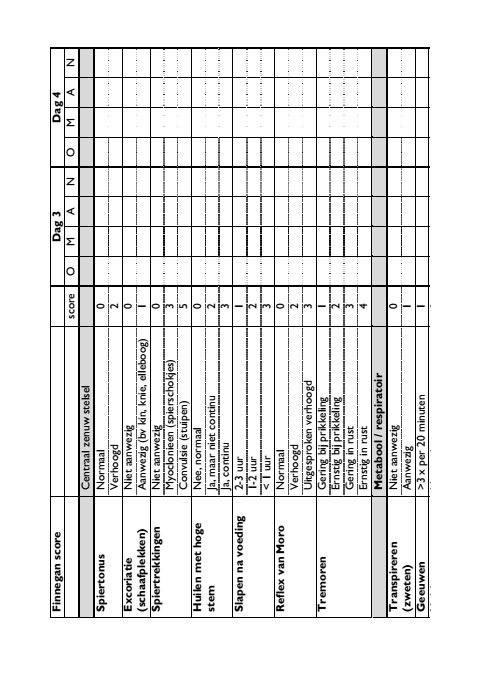
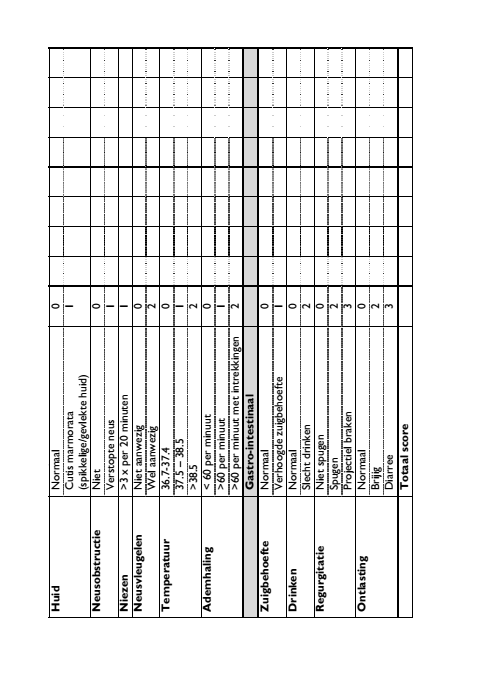
Om thuis te doen: de Finneganscore
Het is belangrijk dat u vooraf al informatie verzamelt over wat u kunt verwachten en wat u kunt doen. Deze folder helpt u daarbij. Dit geldt ook voor andere betrokkenen zoals verzorgenden en behandelaars (uw kraamzorg, verloskundige of huisarts). Wegens de onttrekkingsverschijnselen die bij de baby kunnen optreden, wordt er gedurende de eerste drie dagen na de bevalling goed op uw kind gelet. Dit gebeurt onder andere aan de hand van een score systeem, de Finneganscore. Samen met uw kraamverzorgende houdt u deze score de eerste dagen bij. Wanneer bovengenoemde verschijnselen optreden, is het belangrijk te overleggen met uw verloskundige. Deze kan u adviseren wat u moet doen en inschatten of verwijzing naar een kinderarts noodzakelijk is. De eerste drie dagen vullen kraamverzorgende en ouders deze lijst 3 tot 4 keer per dag in. Bij een score van 8 of hoger overlegt u met uw verloskundige. Bij tweemaal achter elkaar een score tussen 6 tot 7 overlegt u ook met uw verloskundige.
Bij alarmsymptomen zoals koorts, benauwdheid, trekkingen of neusvleugelen moet u altijd de verloskundige waarschuwen.
Tot slot
Heeft u na het doorlezen van deze folder nog vragen, neem dan gerust contact op met uw kraamverzorgende, verloskundige of huisarts.
Naslag
Meer informatie:
www.adfstichting.nl/Angst/Medicijnen/SSRIenTCA.aspx
www.borstvoeding.com/problemen/medicijnen/bv1.html
www.Lareb.nl

