Wat is een basaalcelcarcinoom?
Het basaalcelcarcinoom (of basocellulair carcinoom of basalioom) is de meest voorkomen vorm van (huid-) kanker. De kwaadaardige veranderingen ontstaan in de onderste cellen van de opperhuid.
Per jaar wordt in Nederland bij meer dan 20.000 mensen een basaalcelcarcinoom vastgesteld en dit aantal neemt jaarlijks toe. Het betreft voornamelijk oudere mensen (meer dan 95% komt voor bij mensen ouder dan 40 jaar).
Basaalcelcarcinomen zijn goed te behandelen, maar om redenen die hieronder worden uitgelegd, blijft men vaak nog enkele jaren en soms levenslang onder dermatologische controle.
Hoe ontstaat basaalcelcarcinoom?
Blootstelling aan zonlicht is de belangrijkste risicofactor voor het ontstaan van huidkanker.
De cellen van de opperhuid zijn uitgerust met een speciaal reparatiesysteem om schade aan het erfelijk materiaal in de celkern (DNA), ontstaan door zonlicht (ultraviolet ofwel UV licht), te herstellen. Het hele leven lang is het dagelijks nodig dat beschadigd DNA wordt hersteld, waarbij er na uitgebreid zonnebaden meer schade hersteld moet worden dan na geringe zonblootstelling.
Af en toe wordt een DNA beschadiging op een belangrijk punt in het erfelijke materiaal niet gerepareerd en ontstaat er een kwaadaardige cel, die ongecontroleerd begint te groeien, waardoor na verloop van tijd huidkanker ontstaat. Het lijkt erop dat kortdurende intensieve zonverbrandingen, bijvoorbeeld in de vakantie, met name tijdens de kinderjaren, meer schade aanrichten dan continue zonblootstelling zonder verbranding. In beide gevallen gaat het echter om chronische zonlichtbeschadiging.
Het schadelijke effect van ultraviolette straling is nog groter bij patiënten met een lichte huid en blauwe ogen (erfelijke factoren).
Overigens zijn er nog andere factoren dan blootstelling aan zonlicht die basaalcelcarcinomen doen ontstaan. Vandaar dat basaalcelcarcinomen soms ook ontstaan op plaatsen die niet of nauwelijks in de zon zijn geweest, of ontstaan in een litteken na röntgenbestraling.
Wat zijn de verschijnselen?
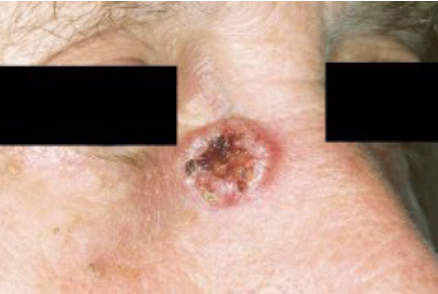
Er zijn verschillende vormen van het basaalcelcarcinoom. Ze hebben met elkaar gemeen dat op de huid een langzaam groeiende roze-, huidkleurige- of lichtbruine verhevenheid ontstaat, die geleidelijk groter wordt. Maar vroeg of laat gaat het gezwelletje in het midden stuk, waardoor een niet-genezend wondje ontstaat. Meestal zijn er geen klachten van jeuk of pijn. Het aspect van het gezwelletje is wat glazig, glanzend en toont soms kleine bloedvaatjes.
Een basaalcelcarcinoom ontstaat vooral op de zonbeschadigde huid van het aangezicht, zoals op en om de neus, de slapen en de oren. Een bijzondere vorm is het ´romphuid basaalcelcarcinoom´ dat, zoals de naam al zegt, vooral op de huid van borst en rug voorkomt. Deze vorm lijkt sterk op een eczeemplek, echter zonder de voor eczeem kenmerkende intense jeuk en zonder dat het plekje reageert op de voor eczeem gebruikelijke (zalf-) therapie.
Hoe wordt de diagnose gesteld?
Hoewel de verschijnselen van een basaalcelcarcinoom erg kenmerkend zijn, zal toch vaak onder plaatselijke verdoving een stukje weefsel worden weggenomen (een biopt) voor microscopisch onderzoek.
Indien het gezwelletje nog erg klein is, kan worden besloten het direct definitief (chirurgisch) te verwijderen. Het weefsel wordt vervolgens opgestuurd om achteraf de diagnose alsnog te bevestigen en om te zien of het helemaal verwijderd is.
Wat is de behandeling?
In de meeste gevallen zal een basaalcelcarcinoom onder plaatselijke verdoving chirurgisch worden verwijderd (excisie), waarbij rekening wordt gehouden met het beste cosmetische resultaat. Als het niet mogelijk is de wondranden direct te sluiten, zal gebruik worden gemaakt van een plastiek: een techniek waarbij huid van elders wordt verschoven om de wond toch mooi te kunnen sluiten.
Andere technieken die gebruikt kunnen worden zijn:
Cryochirurgie
Dit is een eenmalige poliklinische behandeling, waarbij het basaalcelcarcinoom met speciale apparatuur van buitenaf kortdurend wordt bevroren. De bevriezing vindt plaats onder plaatselijke verdoving.
Radiotherapie
De bestraling bij huidkanker is veel oppervlakkiger dan de bestraling die gegeven wordt voor kanker van inwendige organen. De bestraling zelf is dan ook niet of nauwelijks belastend.
Curettage en coagulatie
Het weefsel wordt onder plaatselijke verdoving afgeschraapt met een scherp instrument (curettage) en vervolgens weggebrand, wat enkele malen in dezelfde behandeling wordt herhaald.
Een celdodende zalf (bv fluorouracil of imiquimod)
De zalf wordt door uzelf gedurende een bepaalde periode ter plaatse aangebracht. Een nadeel is de irritatie die dit tijdens de behandeling geeft.
Het is in het bestek van deze brochure niet mogelijk de exacte indicaties voor de bovengenoemde- en andere technieken te noemen, doch uw dermatoloog kan u uitleggen waarom hij of zij in uw geval een bepaalde methode adviseert.
Leidraad hierbij zijn twee uitgangspunten:
- het gezwel dient in z’n geheel (radicaal) te worden verwijderd.
- het mooiste cosmetische eindresultaat zal moeten worden nagestreefd.
Recidief gezwel
Ook bij een recidief, dit wil zeggen dat de tumor op dezelfde plaats terug komt, is de behandeling bij voorkeur chirurgisch. Soms is het nodig dat een recidiefoperatie in een gespecialiseerd centrum plaatsvindt (chirurgie volgens Mohs).
Bij deze techniek haalt de opererend specialist laagsgewijs het gezwel weg. Van elk laagje wordt tijdens de operatie direct onder de microscoop bekeken of er nog kankercellen in zitten. Dit wordt herhaald totdat het operatiegebied geen kankercellen meer bevat. Chirurgie volgens Mohs wordt niet alleen bij recidieven toegepast maar ook bij gezwellen op moeilijke plaatsen (neus, oor, mond en bij het oog).
Wat kunt u zelf nog doen?
Uiteraard is het van belang overmatige zonblootstelling te vermijden. Het is van belang om te zorgen dat kinderen niet verbranden in de zon. De Nederlandse Kankerbestrijding/Koningin Wilhelmina Fonds heeft hieromtrent goede voorlichtingsfolders, die gratis kunnen worden aangevraagd via telefoon 0800-0226622.
Kort samengevat zijn hier 3 richtlijnen om ervoor te zorgen dat u niet te veel in de zon komt.
- Blijf tussen elf en drie uur in de schaduw.
- Draag een pet of hoed in de zon; bedek de romp met een shirt.
- Gebruik een antizonnebrandcrème met hoge beschermingsfactor (boven de 10) op huiddelen die niet worden bedekt door kleding. Vergeet vooral niet op en om de neus en oren te smeren.
Voor alle duidelijkheid: Antizonnebrandmiddelen dienen om de huid te beschermen en dus niet, zoals zeer vaak wordt gedacht, om de tijd dat men in de zon kan blijven te verlengen en zeker niet om mooier bruin te worden.
Wat zijn de vooruitzichten?
Basaalcelcarcinomen zaaien niet uit en vrijwel niemand zal dan ook aan deze vorm van huidkanker overlijden. Het is wel belangrijk om basaalcelcarcinomen te behandelen, omdat deze gezwellen niet vanzelf genezen en langzaam groter worden.
In ongeveer 4-10% van de gevallen komt het gezwel, na de eerste behandeling, op dezelfde plek op de huid weer terug. Verder is het van belang opmerkzaam te blijven op nieuwe basaalcelcarcinomen, omdat bij ongeveer 25% van de mensen ergens anders op de huid opnieuw een basaalcelcarcinoom ontstaat.
Bij de controlebezoeken aan uw dermatoloog wordt dan ook niet alleen gelet op een recidief maar ook op eventuele nieuwe basaalcelcarcinomen.
Afhankelijk van de omstandigheden zoals bijvoorbeeld het aanwezig zijn van meerdere basaalcelcarcinomen, de plaats van het basaalcelcarcinoom of een recidief, zult u 5 jaar variërend van enkele jaren tot soms levenslang onder controle blijven. Littekencontrole vindt plaats na één jaar op de afdeling chirurgie.
Er bestaat in Nederland geen patiëntenvereniging voor mensen met een basaalcelcarcinoom.
Deze folder is een uitgave van de Nederlandse Vereniging voor Dermatologie en Venereologie
© 2005 Nederlandse Vereniging voor Dermatologie en Venereologie

